El hueso no es una estructura estática
Cuando alguien recibe un diagnóstico de osteoporosis, lo habitual es pensar en fragilidad. En un hueso que se rompe. En algo que se deteriora y que hay que proteger.
Y sí, la precaución tiene sentido. Pero hay una parte de la ecuación que se suele omitir: el hueso es un tejido vivo. Se remodela constantemente. Se adapta a las demandas que recibe. Y lo que determina si se fortalece o se debilita no es solo la genética o la edad — es, en gran parte, el estrés mecánico que le generas.
El hueso responde a la carga. Siempre lo ha hecho. Cuando le das carga, genera más tejido óseo. Cuando dejas de dársela, lo pierde. Esto no es una teoría: es la Ley de Wolff, un principio de fisiología ósea documentado desde hace más de un siglo.
Y es exactamente por esto que el entrenamiento de fuerza es el tratamiento no farmacológico más efectivo para la osteoporosis.
¿Por qué el ejercicio aeróbico no es suficiente?
Caminar está bien. Nadar está bien. Pero ninguno de los dos genera el estrés mecánico que el hueso necesita para hacerse más denso.
El hueso necesita fuerzas de compresión, tracción y torsión aplicadas de forma controlada y progresiva. Necesita que los músculos tiren con fuerza de sus inserciones. Necesita que las articulaciones soporten carga. Eso es lo que dispara la osteogénesis — la formación de hueso nuevo.
| Tipo de ejercicio | Estrés mecánico sobre el hueso | Efecto en densidad ósea |
|---|---|---|
| Caminar | Bajo | Mantenimiento leve |
| Nadar | Muy bajo (descarga) | Mínimo |
| Yoga / Pilates | Variable | Limitado |
| Entrenamiento de fuerza | Alto y controlable | Aumento documentado |
| Impactos (saltos, carrera) | Alto, difícil de dosificar | Positivo pero con riesgo |
El entrenamiento de fuerza es el único que combina un estímulo óseo potente con la capacidad de controlarlo y progresarlo de forma segura.
Pero no vale cualquier fuerza
Aquí es donde muchos programas fallan. Le dicen a la persona con osteoporosis que “haga fuerza”, pero no le dicen cómo. Y el cómo importa enormemente.
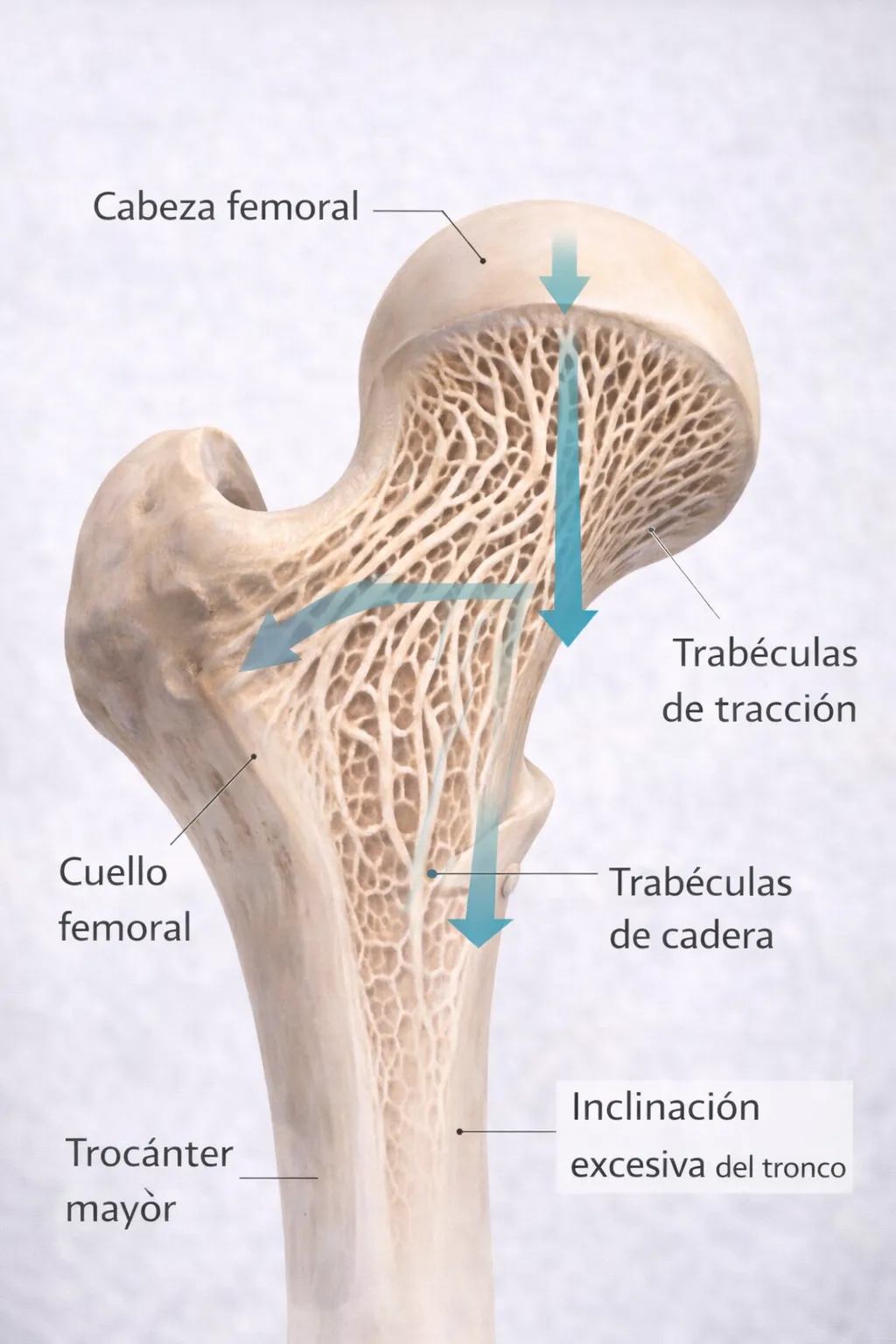
Dirección de la carga y trabéculas óseas
El hueso no crece de forma uniforme. Crece en la dirección de las fuerzas que recibe. La estructura interna del hueso trabecular — esa red de micro-columnas que da soporte — se organiza siguiendo las líneas de estrés mecánico.
Esto tiene una implicación directa en el entrenamiento: si quieres densificar el cuello femoral, tienes que generar fuerzas en las direcciones que el cuello femoral soporta. Si quieres densificar las vértebras, tienes que aplicar carga axial — compresión a lo largo del eje de la columna.
No todos los ejercicios estimulan el hueso de la misma manera. Un curl de bíceps no genera estrés relevante sobre el fémur o la columna. Una sentadilla sí. Un peso muerto sí. Un press de pie sí.
Control de rotaciones
En un fémur con baja densidad ósea, las rotaciones bajo carga pueden ser peligrosas. El cuello femoral es una zona especialmente vulnerable porque soporta fuerzas de compresión, tracción y cizallamiento simultáneamente. Si a eso le sumas una rotación no controlada, el riesgo de fractura por estrés aumenta.
En la columna, las inclinaciones y rotaciones bajo carga son otro punto de riesgo. Las vértebras osteoporóticas son más susceptibles a fracturas por compresión, especialmente si la carga no es puramente axial.
Esto no significa evitar el movimiento. Significa controlarlo. Saber en qué fase del proceso estamos y qué rangos y direcciones podemos permitirnos.
Estrés mecánico progresivo
La densidad ósea no mejora con cargas ligeras mantenidas en el tiempo. Necesita umbrales de carga que superen lo que el hueso está acostumbrado a recibir. Esto es lo que se conoce como el principio de sobrecarga progresiva aplicado al tejido óseo.
Pero hay un matiz importante: el hueso se adapta más lento que el músculo. La remodelación ósea es un proceso que tarda semanas a meses. No puedes progresar las cargas al mismo ritmo que lo harías en un programa de hipertrofia convencional. Hay que ser paciente y respetar los tiempos biológicos.
¿Qué papel juega la valoración funcional?
La valoración funcional es, probablemente, el paso más importante — y el más ignorado — cuando se trabaja con osteoporosis.
¿Por qué? Porque cada persona con osteoporosis es diferente. La localización de la pérdida ósea, las articulaciones afectadas, el historial de fracturas, el nivel de fuerza base, la movilidad disponible, la confianza corporal… todo varía. Y todo condiciona qué puedes hacer y qué no puedes hacer.
Lo que necesitamos saber antes de diseñar un plan:
-
¿Dónde está la pérdida ósea? No es lo mismo osteoporosis en la columna que en la cadera o en la muñeca. Cada localización tiene implicaciones diferentes en los ejercicios que seleccionamos.
-
¿Cuánta movilidad articular hay disponible? Muchas personas con osteoporosis tienen también restricciones de movilidad importantes — por la edad, por dolor, por inactividad. Si el tobillo no flexiona, la sentadilla no va a ser segura sin adaptación.
-
¿Cuál es el nivel de fuerza actual? ¿Puede sostenerse en apoyo monopodal? ¿Puede hacer una sentadilla controlada? ¿Tiene fuerza de agarre funcional? Sin esta línea base, no sabes desde dónde empezar ni cuánto puedes progresar.
-
¿Hay dolor articular? Las muñecas, los pies, los hombros… en osteoporosis, muchas articulaciones que soportan carga pueden estar afectadas. Hay que saber cuáles para adaptar los ejercicios.
-
¿Cuál es el nivel de confianza corporal? Esto es clave. Una persona que tiene miedo a fracturarse no va a tolerar cargas significativas aunque su cuerpo pueda. Hay que construir confianza progresivamente.
La valoración funcional no es un lujo. Es lo que separa un programa genérico de un programa que realmente funciona para esa persona concreta.
Equilibrio y propiocepción: la otra mitad de la ecuación
El mayor riesgo en osteoporosis no es solo la fragilidad del hueso — es la caída. Más del 90% de las fracturas de cadera en personas mayores ocurren por caídas. Por eso, un programa está incompleto si no incluye trabajo de equilibrio y control postural.
Y aquí hay un círculo vicioso que conviene entender: la osteoporosis suele ir acompañada de sarcopenia — pérdida de masa y fuerza muscular. Menos fuerza implica menos estabilidad. Menos estabilidad implica más riesgo de caída. Más caídas implican más fracturas. Y cada fractura implica más inmovilización, más pérdida de fuerza y más pérdida ósea. El ciclo se retroalimenta.
Romper ese ciclo requiere trabajar en dos frentes simultáneos:
-
Fuerza: para que el sistema musculoesquelético pueda responder ante un desequilibrio. Una persona que no tiene fuerza suficiente en los estabilizadores de tobillo, rodilla y cadera no puede corregir una perturbación a tiempo. Y en osteoporosis, “no corregir a tiempo” puede significar fractura.
-
Propiocepción y control postural: ejercicios en apoyo monopodal, perturbaciones controladas, marcha con obstáculos, cambios de dirección… todo lo que entrene la capacidad de no caerse es protección directa contra la fractura. Y la progresión aquí importa tanto como en la fuerza: de superficies estables a inestables, de estático a dinámico, de predecible a reactivo.
La complicación con la osteoporosis es que el margen de error es menor. Una caída que en una persona con hueso sano se traduce en un hematoma, en una persona con osteoporosis puede ser una fractura de cadera que cambia su vida. Por eso, el trabajo de equilibrio no es un complemento — es una prioridad.
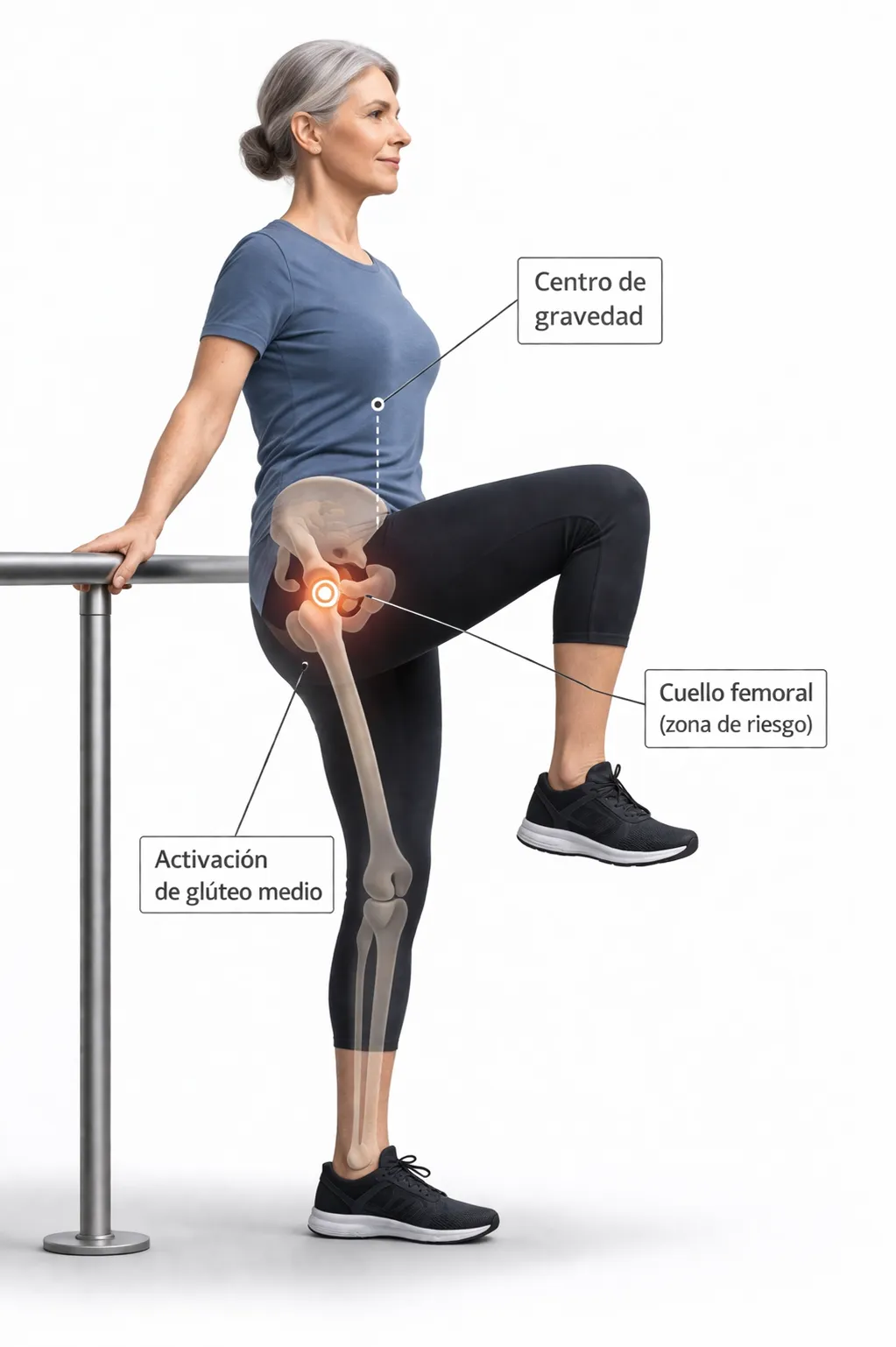
Lo que un caso real demuestra
Toda esta teoría se materializa cuando la llevas a la práctica. En el caso de Isabel Nicolás, trabajamos exactamente con este enfoque: una mujer de más de 60 años con osteoporosis severa en columna y caderas, 4 fracturas previas y 2 operaciones de pie.
Cuando empezamos, Isabel no conseguía romper los 90° en sentadilla. No podía sostenerse en apoyo monopodal más de 2 segundos. Todo su sistema estaba afectado.
6 años después, las densitometrías confirman: recuperó densidad ósea en la cadera y, en menor medida, en la columna. Hoy entrena fuerza con cargas que habrían sido impensables al inicio — incluso superando las recomendaciones médicas iniciales.
Lo que hizo posible ese resultado no fue un programa genérico. Fue un plan basado en una valoración funcional real, que nos dijo exactamente qué podía hacer su cuerpo y por dónde empezar.
Errores comunes en el abordaje de la osteoporosis
-
“Haz ejercicio suave”: el ejercicio suave no genera el estrés que el hueso necesita. Mantener a alguien en cargas ligeras indefinidamente es perder el tiempo si el objetivo es mejorar densidad ósea.
-
“Evita la carga”: justo lo contrario de lo que el hueso necesita. La carga es el estímulo. Sin carga, no hay adaptación.
-
“Camina más”: caminar es bueno para la salud cardiovascular, pero no genera suficiente estrés mecánico para mejorar la densidad ósea de forma significativa, especialmente en cadera y columna.
-
“Solo calcio y vitamina D”: la suplementación puede ayudar, pero sin estímulo mecánico, el cuerpo no tiene razón para depositar más mineral en el hueso. Necesitas ambos: nutrientes y carga.
-
“Es demasiado mayor para entrenar fuerza”: la edad no es una contraindicación. Es precisamente la razón por la que es tan importante. A mayor edad, mayor pérdida ósea sin intervención. Y mayor beneficio potencial del entrenamiento de fuerza.
-
“Con máquinas es suficiente”: las máquinas aíslan y guían. Eso está bien en fases iniciales. Pero para generar adaptaciones óseas significativas, necesitas ejercicios que carguen el sistema de forma global: sentadillas, peso muerto, ejercicios de pie.
Ideas clave para readaptación y entrenamiento
-
El hueso crece en la dirección de la carga. Selecciona ejercicios que generen fuerzas en las direcciones que necesitas densificar. No vale cualquier ejercicio de fuerza.
-
Valora antes de programar. Cada persona con osteoporosis tiene un perfil diferente. La valoración funcional te dice qué puede tolerar, qué necesita y por dónde empezar.
-
Progresa más lento de lo que crees. El hueso tarda semanas a meses en remodelarse. No puedes progresar cargas al ritmo del músculo. Paciencia.
-
Controla rotaciones y rangos extremos. En fémur y columna, las rotaciones bajo carga y las flexiones extremas son zonas de riesgo. Controla rangos, no los evites indefinidamente.
-
No olvides el equilibrio. La mayoría de fracturas vienen de caídas. Prevenir la caída es tan importante como fortalecer el hueso.
-
El entrenamiento de fuerza no sustituye al médico. Pero el médico tampoco sustituye al entrenamiento de fuerza. Son complementarios. Los mejores resultados vienen de combinar tratamiento médico con un plan de fuerza supervisado y progresivo.
Reflexión final
La osteoporosis no es una sentencia. Es una condición que responde — y responde bien — al estímulo mecánico adecuado. El problema es que muchas personas con este diagnóstico reciben un consejo que, con buena intención, les lleva en la dirección equivocada: “ten cuidado”, “no cargues”, “haz ejercicio suave”.
El hueso no necesita que lo protejas de la carga. Necesita que se la des. Pero bien dada: con criterio, con progresión, con datos que te digan qué puede tolerar y qué debe esperar.
Eso es exactamente lo que hacemos en readaptación: entender la biología del tejido, evaluar a la persona, y diseñar un camino que respete los tiempos pero no se quede corto en la demanda.
Referencias
- Wolff, J. (1986). The law of bone remodeling (traducción de Das Gesetz der Transformation der Knochen, 1892). Springer.
- Frost, H.M. (2003). Bone’s mechanostat: A 2003 update. The Anatomical Record Part A, 275(2), 1081–1101.
- Howe, T.E., Shea, B., Dawson, L.J. et al. (2011). Exercise for preventing and treating osteoporosis in postmenopausal women. Cochrane Database of Systematic Reviews, (7).
- Beck, B.R., Daly, R.M., Singh, M.A.F. & Taaffe, D.R. (2017). Exercise and Sports Science Australia (ESSA) position statement on exercise prescription for the prevention and management of osteoporosis. Journal of Science and Medicine in Sport, 20(5), 438–445.
- Zhao, R., Zhao, M. & Xu, Z. (2015). The effects of differing resistance training modes on the preservation of bone mineral density in postmenopausal women: a meta-analysis. Osteoporosis International, 26(5), 1605–1618.
- Rubin, C.T. & Lanyon, L.E. (1985). Regulation of bone formation by applied dynamic loads. Journal of Bone and Joint Surgery, 67(3), 397–402.
- Kemmler, W., Häberle, L. & von Stengel, S. (2013). Effects of exercise on fracture reduction in older adults: a systematic review and meta-analysis. Osteoporosis International, 24(7), 1937–1950.
Si tienes osteoporosis y quieres un plan de entrenamiento de fuerza adaptado a tu realidad, empieza con una valoración funcional. Si quieres ver un caso real de cómo funciona este enfoque, lee el caso de Isabel Nicolás: 6 años de proceso, densidad ósea recuperada. También puedes contactarme para hablar de tu situación sin compromiso.